治療薬
ステロイド
1. 副腎皮質ステロイドとは?
副腎皮質ステロイドは強い抗炎症作用と免疫抑制作用を持っており、免疫疾患の治療に用いられます。
抗炎症作用 少量のステロイドでも効果が表れます。プロスタグランジン, トロンボキサン, ロイコトリエンの生成を抑制し、痛みや腫れを和らげます。喘息の治療で少量のステロイドでも劇的な効果を発揮するのは、抗炎症作用によるものと考えられています。
免疫抑制作用 中等量以上のステロイドで効果が表れます。
1) IL-1などのサイトカイン産生を抑制し、マクロファージの機能を抑制します。
2) IL-2やIFN-γの産生を抑制し、活性化T細胞の増殖及び細胞障害性T細胞の機能分化を抑制します。
3) IL-4, 5, 6などのサイトカイン産生を抑制し、B細胞の増殖および抗体産生を抑制します。
2. 全身投与に用いられる副腎皮質ステロイドの種類と投与方法
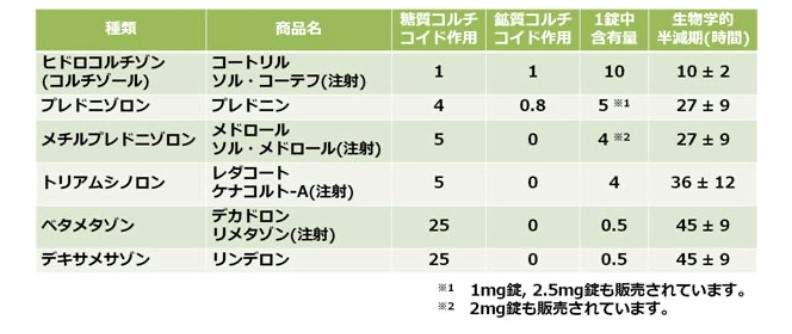
成人の副腎では、10mgのヒドロコルチゾンが1日に分泌され、血中濃度は朝に高く、夕方〜夜にかけて低いという日内リズムがあります。ヒドロコルチゾンには、糖質コルチコイド作用と鉱質コルチコイド作用があります。
糖質コルチコイド作用とは、炎症を抑制する作用のことです。鉱質コルチコイド作用とは、腎臓でNa吸収とK排泄を促進し、水分を保持する作用のことです。
副腎皮質ステロイドには下の表のように様々な種類があり、炎症を抑える強さや効果の持続時間(生物学的半減期)が異なります。基本的には、内服薬1錠には1日分泌量に相当する副腎皮質ステロイドが含まれています。経口投与ではプレドニンを使用することが多く、経口投与が不可能な場合にはソル・メドロールやリンデロンを静注投与します。
3. 投与量と投与方法
●ステロイドの投与量は、少量、中~大量、パルスの3種類に分けられます。

●減量
・ 症状と検査指標が十分に改善された時点で、減量を開始します。
・ ステロイドを毎日長期的に使用している患者さんでは、後述する副腎不全とステロイド離脱症候群を予防するため、減量は少しずつ慎重に行います。初期に中等量以上を使用する場合は、治療反応性をみながら2~4週ごとに10%ずつ減量します。プレドニン10~15mg以下からは数カ月に1mgなど、減量は慎重に行います。
●増量
・ 症状悪化がわずかなときは、すぐに増量せず経過をみます。
・ 減薬により症状が悪化し、増量が必要な場合は、減薬前の投与量よりやや多めに増量します。
・ 静注投与では薬剤の一部が腎臓から排泄されるため、投与量を内服より10%増量します。
・ 手術・抜歯・感染症などのストレス時には、一時的にステロイドを増量します(補充療法)。
●重症炎症時は短期間の大量使用が可能です
・ PFAPA患者さんでは、発熱発作時に中~大量(プレドニン0.5~1mg/kg/日)のステロイドを数日間のみ投与します。
・ TRAPS患者さんでは、発熱発作時に大量ステロイド(プレドニン1mg/kg/日)で開始し、7~10日間で維持量まで減量します。
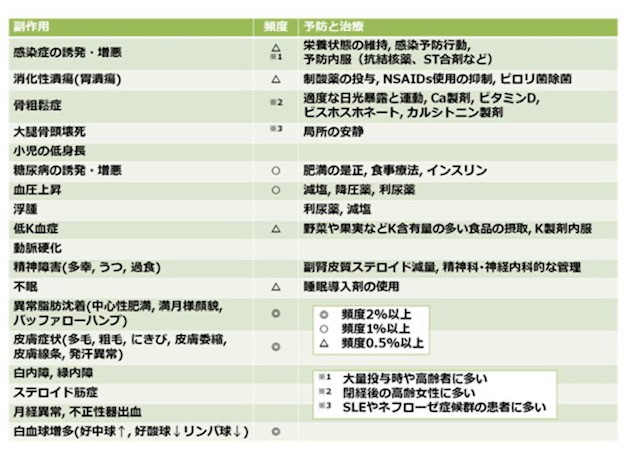
4. 副作用とその対処 〜適切にステロイドを使用するために〜
ステロイドの副作用は様々なものが知られています。副作用は一般的には大量投与や長期投与で問題となりますが、骨粗鬆症のように少量投与でも問題となる副作用もあり、予防と早期発見につとめることが大切です。副作用に対する最も有効な対策はステロイドを使用しないことですが、症状が悪化している時は無理に減薬しようとせず、病状が十分に改善したことを確認した後に減薬した方が結果的にステロイドの総使用量が少なく済みます。むやみに恐れることなく、適切にステロイドを使用することが大切です。
● 副腎不全とステロイド離脱症候群
プレドニンを10mg以上2週間以上投与した場合には、体に本来備わっている副腎の機能が抑制されます。このような場合に投薬を急に中止すると、現病が悪化するとともに、副腎不全により発熱・悪心・嘔吐・脱力などの症状があらわれ、ショックに陥ることもあります(ステロイド離脱症候群)。副腎皮質ステロイドを使用している方は、必ず医師の指示通りに薬を使用し、自己判断で投薬を中止することは絶対にやめてください。
【ステロイドの吸収阻害効果】
● 低カリウム血症
→吸収阻害される為に体内で急激な低カリウム血症が進行し心筋梗塞などを併発する可能性が報告されています。絶対に自己判断による休薬はせず、主治医に相談確認してもらってください
コルヒチン
コルヒチンはイヌサフランやグロリオサと呼ばれる植物の根や球根に含まれるアルカロイド系の薬剤です。
毒性が強く消化器症状(下痢)の副作用が有名です。
古くから痛風の特効薬として使われてきましたが、近年その毒性から使用頻度は低くなっています。
細胞分裂時に染色体の倍加を誘発するので種無しスイカや倍化半数体の作出に応用されています。
この他に好中球の活動を阻害して抗炎症作用をもたらすため、痛風やリウマチ、家族性地中海熱、心膜炎、
アミロイドーシス、ベーチェット病、全身性硬化症、サルコイドーシスの治療に用いられますが現在はリウマチ治療にはあまり用いられていません。
痛風発作以外に対して鎮痛作用・消炎作用はあまり認められない事も特徴です。
抗癌剤としての効果もありますが、薬効量と中毒量が非常に近いため実用化はされていないのが現状です。
更には遺伝子の突然変異を誘発する作用もあり、これはコルヒチンの一部分がDNA中の塩基と構造が似ているためで遺伝子の複製が行われるときに正常な塩基と入れ替わってしまうことがあります。
結果として誤った塩基が新生されてしまうため、日本国内では服用中の妊娠・妊婦の服用は禁忌とされています。
2.コルヒチンの薬理作用
経口摂取後、50%(10-20%)が血漿蛋白質と結合して主に腎臓・肝臓・脾臓・消化管壁・白血球に蓄積されます。
心臓・脳・骨格筋への蓄積はほとんど見られません。
吸収率は環境のpH・胃の内容物等に左右されますが、肝臓の初回通過効果により100%ではありません。消化管から吸収されると一部は肝臓で脱アセチル化され、未変化体(10-20%)と代謝物のほとんどは腸肝循環します。このため血中濃度は服用30分-2時間後、服用から5-6時間後と2度の濃度が最大値になります。
経口摂取の場合は大部分が糞便、16-47%が尿、10-25%が胆汁へと排出されます。このうち未変化体は50-70%と大きなウエイトを占めます。
24時間以内に摂取量の20%、48時間以内に27.5%が尿から排出されますが、摂取後7-10日間は尿からコルヒチンが検出されます。中毒発作時の解毒法はなく自然に抜けるのを待つのみです。
グレープフルーツジュースなど血中濃度を挙げてしまう食品や、併用してはいけない薬剤があるので注意をしてください。
3.副作用とその対処
一般的によくみられる副作用は嘔吐や下痢等の消化器障害などです。消化器症状の他には白血球(特に好中球や顆粒細胞)減少・血小板減少・骨髄形成抑制による貧血(無顆粒球症を伴う・、多発性骨髄腫・脱毛・水腫・腸閉塞・肝腫脹・蛋白尿・血尿・再生不良性貧血等が薬剤の長期服用による副作用として現れるので血液検査や尿検査で適切に服用されているか定期的な確認が必要になります。
また稀にアレルギー反応として蕁麻疹、女性では閉経や月経困難、男性では精子の減少が起こる可能性もありますが副作用出現時は服用を中止することで症状を軽減させる事が出来ます。
コルヒチンの副作用の対処法はとにかく分割して飲む事、これしかありません。
処方上では一般的に「朝・昼・晩の食後」と指示が出ると思いますが、実際はその限りではありません。
1日6分割まで可能なので1回服用量を減らすことで副作用を軽減または回避できる事も多いです。自分自身にあった飲み方、タイミングを見つける事が重要となります。
4.コルヒチン服用後の定期検査
各主治医の方針もあると思いますが研究班では3カ月間隔での定期検査とコルヒチンの効果判定を進めています。一般的に発生頻度の高い副作用は下痢などの消化器症状ですが、重篤な副作用の多くは血液や臓器に関係しています。現場の先生方にも定期検査を行い確認する事をお勧めします!
【会員、当事者が実際に経験した問題と思われる例】
血液検査にて確認できますので長期服用中の方、症状に心当たりのある方は主治医に相談の上確認してもらってください!※自己判断による休薬は絶対にしないでください!!
●亜鉛欠乏
コルヒチン長期服用による亜鉛吸収障害による「脱毛」「味覚障害」
→コルヒチンには亜鉛の吸収阻害効果、また体内の亜鉛の過剰排出作用があります!亜鉛の投与で改善可能です。
亜鉛を補充することで味覚障害の改善報告がありました。
●ビタミンB12欠乏
コルヒチン長期服用によるビタミンB12吸収障害による「末梢神経障害」「脱毛」「不眠症」「気分の落ち込み」
→コルヒチンにはビタミンB12吸収阻害効果があります。ビタミンB12の投与、食生活の見直しで改善可能です。
●コバルト欠乏
コルヒチンのコバルト吸収阻害効果による「吐きけ」「集中力低下」「うつ状態」「免疫力低下」
●低ナトリウム血症と低カリウム血症
コルヒチンの吸収阻害効果によるナトリウム吸収障害と、それに伴うカリウム吸収障害で「脱水」「食欲不振」「吐き気」「低血圧」「痙攣」「体重減少」「記憶力の低下」「免疫力低下」
●葉酸欠乏症(2013年9月29日追記)
コルヒチンの吸収阻害効果による「貧血」「粘膜病変(口内炎・胃潰瘍など)」「免疫力低下」
→レバー・緑黄色野菜など栄養面からの改善が可能です。
●鉄欠乏症(2014年2月19日追記)
●乳糖不耐症(2014年2月19日追記)
コルヒチンの長期服用により服用初期に起こりやすい消化器症状の副作用(下痢等)ではなく、薬剤性の乳糖不耐症を起こす可能性があります。
H2ブロッカー
H2ブロッカーは、消化性潰瘍(かいよう)の薬の1つです。“H”はヒスタミンの頭文字、“2”はヒスタミンの受容体のうち2番目に発見された受容体の事で、“ブロッカー”とはその受容体を遮へいするものという意味です。
1:効果
H2ブロッカーは抗消化性潰瘍薬です。
胃の壁細胞に存在するH2受容体に作用して強力に胃酸分泌を阻害するので主に胃潰瘍、胃炎の治療薬として使用されています
2:自己炎症疾患とH2ブロッカー
自己炎症疾患では主にPFAPA症候群の治療に使われており、シメチジン(タガメット)、シングレアなどで効果ありと報告されています。
3:副作用
H2ブロッカーは比較的副作用が少ないと言われていますが、全く副作用がないというわけではありません。
発生頻度の高い副作用として下痢・便秘・頭痛・めまい・食欲不振・発疹・口渇・低血圧などがあります。
またH2受容体は胃壁のほかに心筋にも存在してますので、心筋の受容体にも影響する可能性があります。不整脈など心臓の異常を起こす事もありますので心臓病の方は服用を避けてください。
生物学的製剤
生物学的製剤は、体の免疫機能にかかわるサイトカインに働きかける薬です。体の免疫機能などにかかわる物質「サイトカイン」の働きを弱める薬を一般的に「生物学的製剤」と呼びます。生物学的製剤は、生物が作り出すタンパク質をもとに作られた薬です。飲んでも消化されてしまうため、注射や点滴によって投与されます。
2:自己炎症疾患とサイトカイン
炎症が起こると、「サイトカイン」と呼ばれる物質が体の中でたくさん作られます。サイトカインとは様々な細胞から分泌されるタンパク質の一種で、他の細胞に情報を伝えるという大切な働きをもっています。これはウイルスや病原体によってやられた細胞に集まって連絡を取り合うときに出るもので、自己炎症疾患の患者さんでは炎症を起こす「炎症性サイトカイン」という物質が血液中に多く放出されます。炎症性サイトカインにはTNF−α、IL-1、IL-6などがあり、それぞれを標的として阻害する事で炎症を抑制する薬が自己炎症疾患にも効果があると期待されています。
※家族性地中海熱、PFAPAの炎症にはIL(インターロイキン)-1βが関係していますが、このIL-1βは炎症の大元となるインターロイキンなので自己炎症疾患以外の他の炎症性疾患(炎症性腸炎、SLE、ベーチェットなど)にも関与しているので自己炎症疾患以外でも炎症性疾患ならば、ある程度反応はあります。現場での悩みとしてよく聞くのが「高熱が微熱になったなど反応はあり患者自身も効果を感じているが、これは本当に効いているのだろうか?」という悩みです。
数値的なもの以外にも効果の目安があり、効果や他疾患など診断を疑うべき目安があるので、知っておかないと「本当は自己炎症性疾患ではなく他疾患だったのに標的の違う薬を使用していた」という事態になりかねないので要注意です。
3:種類
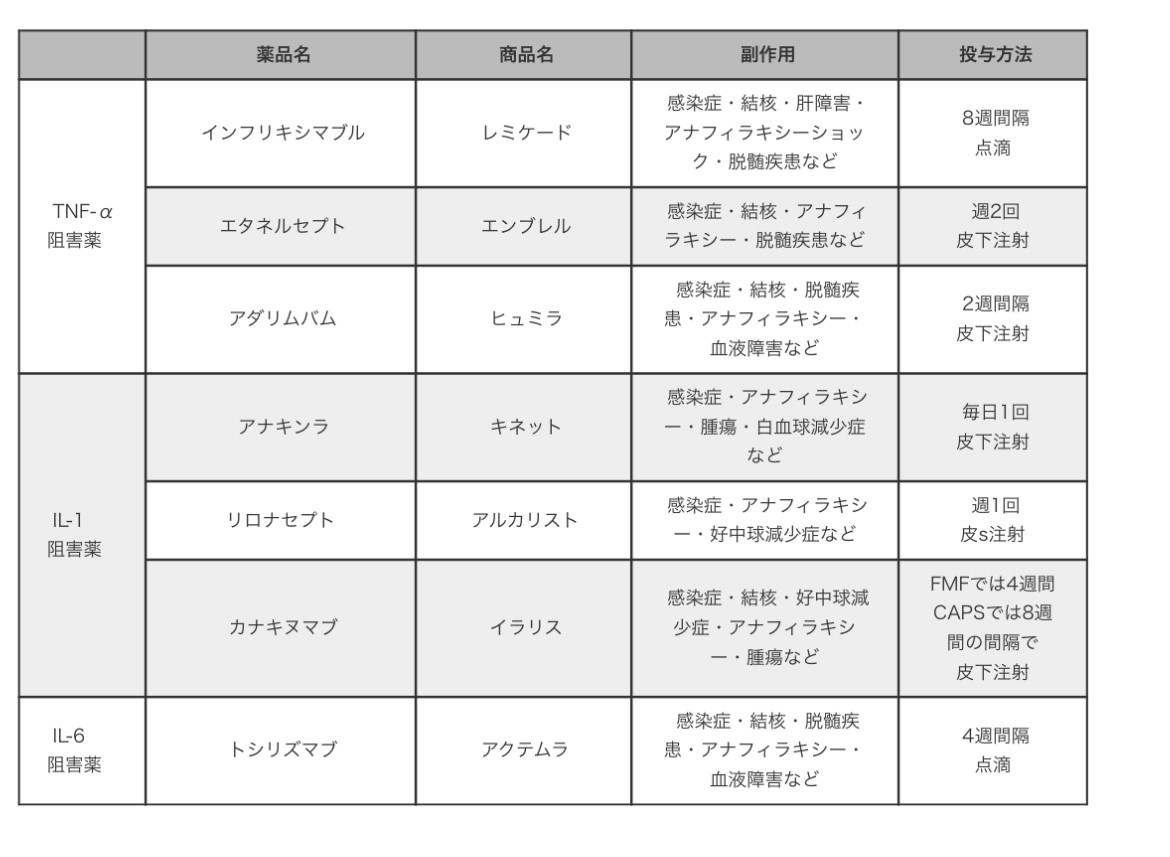
4:問題点
国内未承認の薬ばかりなので使いたくても使えない、また折角効果が見られても高額で使い続ける事が出来ないという問題があります。また症例が少ない為、長期間使用した時にどんな副作用が出るかなどの検討が十分にされていないという点もあります。
5: 自己炎症疾患と生物学的製剤
現在国内で自己炎症性疾患に対して生物学的製剤の適応が認められているのはイラリスだけです。イラリスはIL-1を標的にした生物学的製剤です。2014年4月には厚労省より自己炎症疾患に対するオーファンドラッグ(希少疾患用治療薬)に指定され、2014年12月〜コルヒチン抵抗性家族性地中海熱、TRAPS、HIDSに対するイラリスの治験が開始、2016年12月に保険適応薬に承認されました。
1本150万円前後の高額な薬剤の為使用の際は難病申請をおススメします。
抗IL-1β製剤の注意点
一般的にマウス由来の生物学的製剤が多い中、イラリスはヒト由来のため重篤な副作用・副反応をおこしにくい(起こしても軽い)と言われています。また抗体ができにくいので一度休薬をしても再開できるという利点もあります。
この薬剤は「抗IL-1β製剤」の名の通り、IL-1βを抑制する働きがあります。IL-1はαとβがあり、炎症の大元になります。
IL-1βを抑制すると下流域にある1ファミリー(※)にも影響がでるため以下のようなことが起きる可能性があります。
1:アレルギー
自己炎症はアレルギーと対極にあります。そのためIL-1β製剤で自己炎症部分を抑制すると1ファミリーであるIL-18が活性化してIgEを増産します。そのためバランスが崩れてアレルギーを起こしやすくなったり、様々なアレルギーを発症します。CAPSでは導入から1年経過してアナフィラキシーを起こしたケースもあり、イラリス使用中は常にアレルギーの数値や動向に注意が必要になります。
2:他疾患部分の悪化
家族性地中海熱の場合、他に合併している症状や疾患ががあると悪化することがあります。
例えば炎症性腸炎だと悪化したり逆に炎症を起こしたり、もし仮に本当は家族性地中海熱のではない場合はIL-1βを抑制することで免疫自体のバランスが崩れて本来使用し、効果があるはずの生物学的製剤が聞きにくくなったりします。
使用中の注意点
1:効果判定と診断見直し
もしイラリスを使っても残る症状がある場合は「自己炎症ではなく残った症状がでる疾患の精査」が必要になります。
2:増量か、前倒しか
3:発熱以外の症状への効果
※IL-1ファミリーはIL-1α、IL-1β、IL-18、IL-33、IL-36α、IL-36β、IL-36γ、IL-36ra、IL-37、IL-38となります